Risque cardiovasculaire du patient diabétique de type 2 - De quoi parle-t-on exactement ?
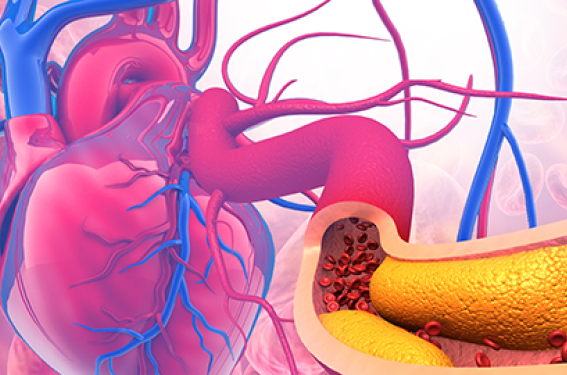
Les maladies cardiovasculaires constituent une part importante de la morbidité et de la mortalité liées au DT2, même si la prise en charge globale des facteurs de risque des patients a permis d’en réduire considérablement l’incidence et la prévalence. Il persiste néanmoins un risque cardiovasculaire résiduel pour le patient diabétique dont le niveau est au moins deux fois plus élevé comparativement à une population non diabétique. La moitié de la réduction de l’espérance de vie des patients diabétiques est liée à la morbi-mortalité cardiovasculaire. Au-delà de l’hyperglycémie, les raisons avancées pour ce sur-risque du patient diabétique tiennent à l’existence d’autres facteurs de risque comme l’hypertension artérielle, les dyslipidémies ou l’existence d’une néphropathie, qui justifient par conséquent une prise en charge globale du patient diabétique.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :
Articles sur le même thème
Pagination
- Page 1
- Page suivante



