Scanner coronaire : vers une approche intégrée de l’anatomie et de la physiologie
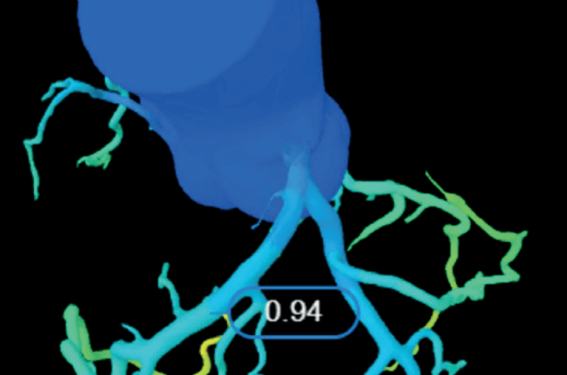
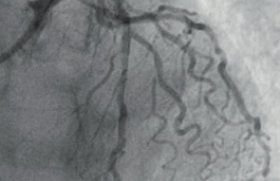
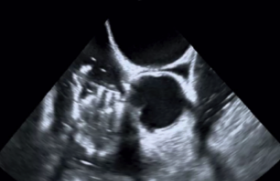
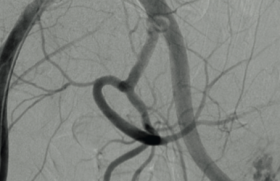
Le scanner coronaire s’est imposé comme un outil diagnostique incontournable dans l’exploration des maladies coronariennes(1,2). Initialement centré sur l’évaluation anatomique des sténoses épicardiques, il bénéficie aujourd’hui des avancées technologiques et de l’intelligence artificielle (IA) pour intégrer une analyse physiologique de la circulation coronaire. Cette approche multimodale permet une stratification plus fine du risque et une personnalisation de la prise en charge, s’inscrivant pleinement dans l’évolution contemporaine de la cardiologie interventionnelle.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :
Articles sur le même thème
Pagination
- Page précédente
- Page 2
- Page suivante