Stent actif ou pontage : actualités 2008
Les Journées européennes de la SFC
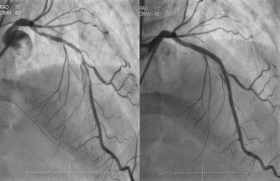
L’angioplastie coronaire est devenue la technique de revascularisation myocardique la plus utilisée en France. Près de la moitié des angioplasties sont réalisées chez des patients multitronculaires et le nombre d’interventions dans notre pays peut être estimé à 120 000 procédures par an pour 60 millions d’habitants. Malgré une polémique récente sur leur sécurité, notamment en termes de thrombose, les stents actifs représentent aujourd’hui un progrès technologique considérable qui nécessite chez le coronarien avéré de les positionner au sein même de notre arsenal thérapeutique et en particulier chirurgical.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :
Articles sur le même thème
Pagination
- Page précédente
- Page 2
- Page suivante