Publié le
Lecture 16 mins
L’angioplastie artérielle au CO2 : pourquoi et comment faire du neuf avec du vieux ?
Jean-Marc PERNÈS, Costantino Del GIUDICE, unités de cardiologie et de radiologie interventionnelles, Institut Mutualiste Montsouris, Paris
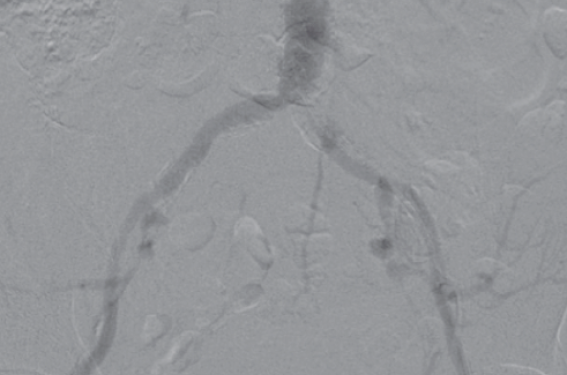
L’extension des indications d’angioplastie artérielle périphérique est une réalité. La technique s’applique à présent à des patients de plus en plus âgés et présentant de nombreuses comorbidités.
RATIONNEL D’EMPLOI DU CO 2 COMME AGENT DE CONTRASTE INTRAVASCULAIRE Les produits de contraste iodés (PCI) constituent l’agent d’opacification artérielle de référence, mais leur injection peut se compliquer de néphropathie avec parfois des lésions rénales irréversibles (1). Même si les PCI ne doivent...
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :
Articles sur le même thème
Pagination
- Page 1
- Page suivante