Sarcoïdose et cœur
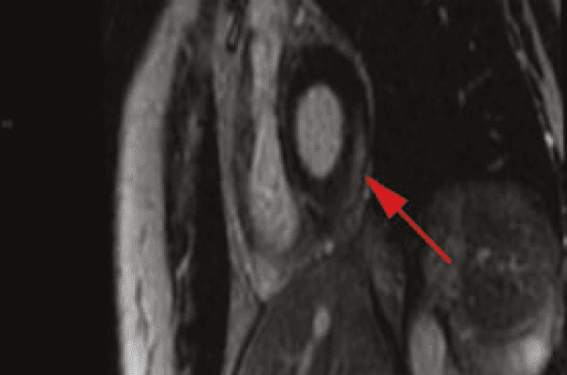
L’atteinte cardiaque est une manifestation rare mais potentiellement grave de la sarcoïdose, dont la prise en charge diagnostique et thérapeutique est un défi pour le pneumologue et le cardiologue qui doivent travailler en étroite collaboration. Ce sujet a donné lieu à de nombreuses études et d’importants progrès ces dernières années, concernant notamment la place des nouvelles investigations par imagerie par résonance magnétique (IRM) cardiaque et tomographie par émission de positons (TEP) cardiaque et les indications de dispositifs cardiaques implantables. Cette revue générale est une mise au point pratique sur la sarcoïdose cardiaque. Nous n’aborderons pas l’hypertension pulmonaire, qui est une complication à part de la sarcoïdose.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :
Articles sur le même thème
Pagination
- Page 1
- Page suivante



