Publié le
Lecture 9 mins
Quelle imagerie dans la cardiomyopathie restrictive ?
Jean-Christophe EICHER, Thibault LECLERCQ, service de cardiologie, centre de compétences cardiomyopathies, département d’imagerie, CHU François Mitterrand, Dijon
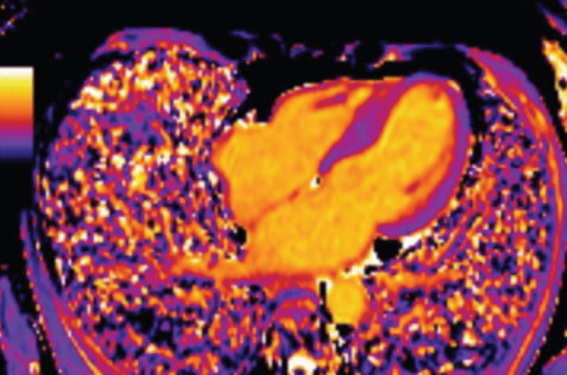
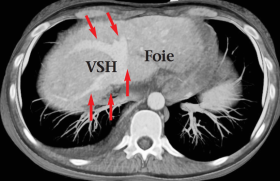
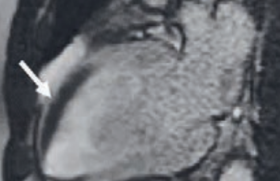
La cardiomyopathie restrictive (CMR) est la moins fréquente des cardiomyopathies. Elle est aussi la plus protéiforme, ce qui permet d’emblée de souligner que dans cette pathologie, peut-être plus que dans les autres cardiomyopathies, le bilan doit reposer sur tous les types d’imagerie disponibles. Cette imagerie multimodale appliquée aux CMR a fait l’objet d’un document de consensus de l’EACVI en 2017(1).
Définition La définition, telle qu’elle figurait dans la publication en 2008 de la classification des cardiomyopathies de l’ESC, était la suivante : « Les cardiomyopathies restrictives sont définies par une physiologie restrictive en présence de volumes diastoliques normaux ou réduits et d’une...
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :
Articles sur le même thème
Pagination
- Page précédente
- Page 2
- Page suivante