Quelles imageries pour les CTO ?
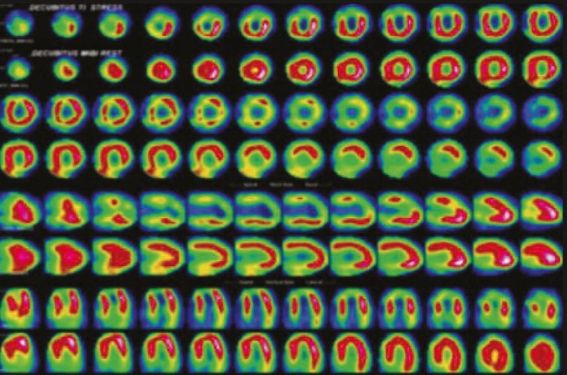
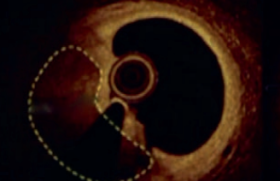
La prise en charge des patients porteurs d’une occlusion chronique totale coronaire (CTO) est un sujet très discuté actuellement. Cependant, les règles que nous devons appliquer à cette forme de présentation clinique sont issues pour la plupart des classiques bases scientifiques que nous connaissons de la maladie coronarienne stable. La stratégie étant dans un premier temps de faire le diagnostic de la maladie coronaire avec mise en évidence d’une CTO puis d’évaluer la sévérité de la maladie coronaire pour en adapter la prise en charge thérapeutique. Pour ces différentes étapes, l’imagerie va tenir une place importante et la difficulté pour le clinicien sera au final de choisir la technique d’imagerie la plus adaptée au contexte clinique. Nous distinguerons deux situations cliniques dans notre exposé : les patients sans et avec atteinte de la fraction d’éjection ventriculaire gauche systolique (FEVG).
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :
Articles sur le même thème
Pagination
- Page précédente
- Page 4
- Page suivante