Prolapsus valvulaire mitral, quelles indications de chirurgie précoce ?
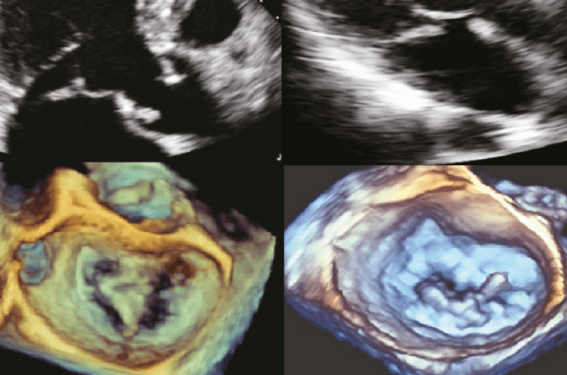
Ces 30 dernières années ont été marquées par une évolution des profils étiologiques des insuffisances mitrales (IM) organiques que l’on appelle maintenant IM primaire. Ainsi, le prolapsus valvulaire mitral (PVM), associé ou non à une rupture de cordage, est devenu la première cause d’IM sévère (figure 1) dans les pays occidentaux. Parallèlement, l’avènement des nouvelles méthodes échocardiographiques de quantification, la connaissance de l’histoire naturelle et surtout les progrès de la chirurgie reconstructrice ont progressivement modifiés la prise en charge qui a évolué d’une attitude conservatrice vers des indications chirurgicales de plus en plus précoces chez des patients parfois asymptomatiques(1).
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :
Articles sur le même thème
Pagination
- Page 1
- Page suivante



