Publié le
Lecture 15 mins
Prise en charge endovasculaire de l’embolie pulmonaire à la phase aiguë
Basile VERDIER, Guillaume SCHURTZ, Nicolas LAMBLIN, Gilles LEMESLE, Lille*
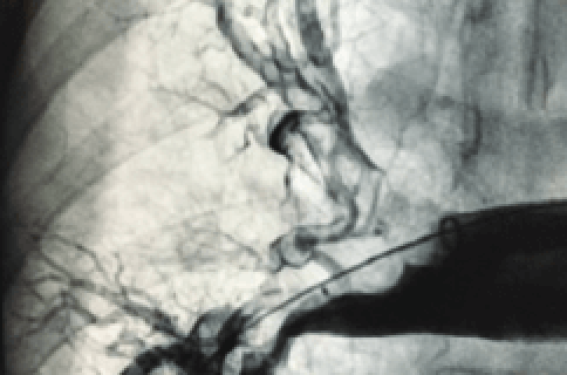
L'embolie pulmonaire (EP) est la troisième cause la plus fréquente de décès d’origine cardiovasculaire. Le traitement de l’EP repose sur une stratification appropriée du risque pour une prise en charge adaptée(1). Les recommandations des Sociétés européenne et américaine de cardiologie codifient la prise en charge des embolies pulmonaires aiguës(2,3).
La majorité des EP (60 %) sont à bas risque, sans conséquences hémodynamiques et peuvent être prises en charge par une anticoagulation orale ambulatoire. À l’opposé, les EP graves et compliquées d’instabilité hémodynamique (état de choc ou hypotension) doivent être rapidement orientées vers des...
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :
Articles sur le même thème
Pagination
- Page 1
- Page suivante