Publié le
Lecture 11 mins
ISCHEMIA ou « Couvrez cette sténose que je ne saurais voir »
Paul BARRAGAN, Pierre ROQUEBERT, Ollioules
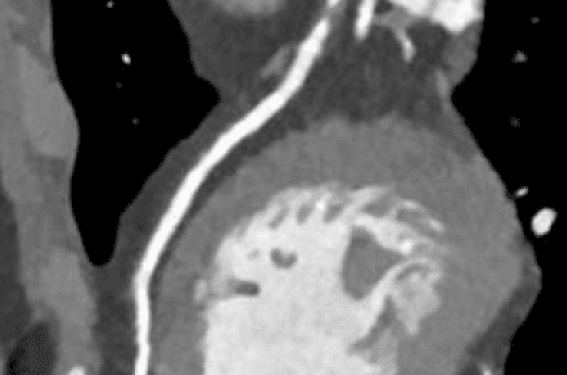
Tout semblait aller pour le mieux dans le meilleur des mondes. Car comme les nez avaient été faits pour porter des lunettes, les sténoses coronaires ischémiantes l’étaient pour être stentées. Nos sages experts européens avaient même ré-explicité très clairement en septembre 2019, les indications appropriées de revascularisation publiées en 2019(1), indications fondées sur l’existence d’une ischémie patente. Les deux objectifs de cette revascularisation reposant sur l’apaisement des symptômes angineux et de l’amélioration du pronostic.
La récente présentation tant attendue des résultats de l’essai ISCHEMIA (2),le 16 novembre dernier à Philadelphie, lors de l’AHA 2019, vient pondérer toutes les preuves accumulées confirmant un avantage à la revascularisation coronaire préventive chez des patients en angor stable avec ischémie...
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :
Articles sur le même thème
Pagination
- Page 1
- Page suivante





